ABSTRACT
Introduction: The pharmacological management of the elderly is not only a challenge for the doctor but also for the patient. These patients present physiological changes that affect drug pharmacokinetics, altered also by the comorbidities of each patient and the pharmacological interactions, more frequently due to greater consumption of medications. Polypharmacy generates inadequate adherence, more pharmacological interactions, and increased adverse reactions (ADR) that compromise quality of life.
Objective: To establish the association between polypharmacy, ADR and quality of life in elderly people of the city of Manizales.
Materials and methods: A predictive, observational, prospective, longitudinal, analytical and non-interventional design research was developed. We included 165 older adults from Manizales. The WHOQOL-BREF instruments were used for the evaluation of quality of life and the Morisky-Green test to determine the pharmacotherapeutic adherence.
Results: 52.7% of the patients were women. The predominant pathologies were hypertension (46.1%) and diabetes mellitus type 2 (8.5%). The frequency of RAM was 73.9%, 68.5% adherence and an average quality of life score of 94.8%. Significant differences were found between schooling, health system affiliation, socioeconomic status, occupation, marital status and social background towards pharmacotherapeutic adherence.
Conclusion: An association between health system affiliation and ADRs shows that belonging to the subsidized regime increases the risk of ADR.
Key Words: Polypharmacy, Aged, Medication Adherence, Drug-Related Side Effects and Adverse Reactions, Quality of Life.
INTRODUCCIÓN
El medicamento representa el primer recurso tecnológico puesto en manos del profesional de la salud. Su uso adecuado ha contribuido al mejoramiento de la calidad de vida de la población, sin embargo, ha propiciado de manera adicional crecimiento en la carga de enfermedad y costos tanto sociales como para el sistema de salud (1). De manera paralela a la inclusión de fármacos en el campo de la salud pública, se ha presentado un aumento paulatino en el número y proporción de la población de adultos mayores formulados. En Colombia se estima que el 12% de la población es mayor de 65 años (2). Aproximadamente el 60% de los medicamentos se prescriben para este grupo etario y cerca del 30% de todas las prescripciones farmacológicas en hospitalización se indican a pacientes mayores de 65 años. Múltiples dificultades se presentan con el uso de los medicamentos en la población geriátrica y en diversos contextos de atención del sistema de salud colombiano, constituyendo un problema sanitario de especial relevancia (3).
Datos imprecisos provenientes de estudios clínicos, la falta de análisis de información necesaria para una correcta selección de los medicamentos y la polifarmacia se encuentran como variables dentro de los problemas asociados al uso de medicamentos en este grupo poblacional. Los errores en la prescripción del medicamento adecuado, o en la dosis adecuada, propician la aparición de efectos indeseables, pueden empeorar el curso de las comorbilidades del paciente, generar aumento de las hospitalizaciones y generar o agravar síndromes geriátricos como fragilidad y discapacidad (4). La farmacogeriatría promulga estudios enfocados hacia una mayor comprensión de los parámetros farmacológicos que, al presentar variabilidad, influyen sobre el perfil e interacción farmacoterapéutica (5).
La polifarmacia como parte del espectro de intervención en el adulto mayor, se define como el uso de 3 o más fármacos de forma simultánea; otras definiciones implican la cascada de prescripción, en la que se formula un medicamento para tratar las reacciones adversas de otro y así progresivamente. La suma de prescripciones que no estaban indicadas puede desembocar en espirales de interacciones, Reacciones Adversas Medicamentosas (RAM) y nuevas prescripciones inadecuadas, que a su vez ponen en riesgo la salud del paciente, bajo un marco de reducción en la capacidad funcional orgánica inherente a la edad y al proceso mismo de envejecimiento (2).
El uso de múltiples modalidades farmacológicas incrementa los costos de atención en salud, por lo que el uso de evaluaciones integrales de este fenómeno ha tomado cada vez más fuerza a nivel mundial (6). La práctica de la polifarmacia se convierte en una excesiva carga económica, debido a que el elevado número de medicamento prescritos se distribuyen tanto para el manejo farmacológico propio de la enfermedad, como para las complicaciones y comorbilidades (7). Estimaciones globales muestran que el costo anual por paciente asociado a polifarmacia se sitúa cerca de los USD $3,000 (8).
Diversos estudios demuestran que el riesgo de sufrir caídas se incrementa a medida que el número de prescripciones aumenta, especialmente con el uso simultáneo de cinco o más medicamentos. Cerca del 50% de los adultos mayores víctimas de trauma presentan diagnóstico de hipertensión arterial (HTA) (9), 30% tendrán una cardiopatía subyacente; 1 de cada 6 adultos mayores politraumatizados recibirá entre su terapéutica habitual al menos 8 fármacos (10,11). Existe una sumatoria entre los medicamentos utilizados de forma crónica y aquellos prescritos en el contexto agudo, condiciones que conducen a multiplicidad de prescripción, interacciones y aparición de nuevos síndromes que impactan, de manera frecuentemente adversa, en la situación vital del paciente (12–14). Los adultos mayores hospitalizados reciben fármacos de manera rutinaria y sin clara indicación de grupos farmacológicos de riesgo como hipnóticos, antiinflamatorios no esteroideos (AINES), antihistamínicos H1/H2, antibióticos y laxantes; prescripciones que se asocian a lesiones directas e interacciones farmacocinéticas y farmacodinámicas (15). La revisión básica periódica del proceso de formulación, podría reducir el número de fármacos utilizados y mejorar aspectos vitales de la situación de salud del paciente (16).
La calidad de vida como indicador del proceso de atención en salud, es de gran importancia y asume mayor relevancia en pacientes con enfermedades crónicas y elevado consumo de fármacos. La calidad de vida, en el campo de la atención clínica, puede ser valorada con alta carga de subjetividad, por lo que se requiere para su medición escalas o instrumentos validados (17). La escala de calidad de vida WHOQOL-BREF (World Health Organization Quality of Life), mediante 26 preguntas, clasifica la percepción general de vida y salud de cada individuo, con aplicación relevante en contextos de alta exposición a fármacos. Esta escala genera un perfil con la clasificación de cuatro dominios específicos y dos generales sobre la percepción general de la vida de un individuo. Cada pregunta se evalúa con puntuaciones de 1 a 5; para la mayoría de preguntas entre más alta sea la puntuación, mejor será la calidad de vida; sin embargo, tres de estas se consideran respuestas inversas en las cuales los valores más elevados pueden indicar una inconformidad o problema asociado a la calidad de vida (18–21).
La población geriátrica con su particular susceptibilidad a la generación de problemas relacionados con fármacos, a generar dificultades en la adherencia y a la presentación de RAM, establece la necesidad de cuantificar el impacto de las intervenciones en salud, no solo a nivel global sino también frente a la calidad de vida; de esta manera, la investigación presenta como objetivo central, la valoración integral de la polimedicación, el perfil de RAM y la calidad de vida en pacientes geriátricos como elementos de medición del impacto de la atención en salud.
MATERIALES Y MÉTODOS
Se desarrolló una investigación observacional, prospectiva, longitudinal y analítica. Se incluyeron 165 adultos mayores del municipio de Manizales atendidos en un centro de atención ambulatoria de baja complejidad. Los pacientes fueron seleccionados en consideración a los siguientes criterios: Atención ambulatoria en el primer semestre de 2017, hombres y mujeres ≥ 65 años, ≥ 2 fármacos prescritos, con diagnósticos asociados a enfermedades crónicas no transmisibles y firma voluntaria de consentimiento informado. No fueron incluidos pacientes con condiciones terminales, con alteraciones psiquiátricas que limitaran el desarrollo de la encuesta y habitantes de la calle o en situación de vulnerabilidad. Las variables a incluir se determinaron en función del diseño del estudio y se agruparon por dimensiones: demográfica, antecedentes, farmacológica y calidad de vida. El proceso de muestreo fue desarrollado de manera no probabilística, fundamentado en criterios de elegibilidad.
Se utilizaron los instrumentos validados y de uso abierto: WHOQOL-BREF y Test de Morisky-Green. La escala de medición WHOQOL-BREF desarrollada por la Organización Mundial de la Salud, evalúo las áreas salud física, salud psicológica, relaciones sociales y ambiente (22). El Test de Morisky-Green permitió la categorización de la adherencia al tratamiento (23).
Previa aceptación y firma voluntaria del consentimiento informado (aprobado por el comité de bioética institucional), los participantes fueron evaluaron mediante una encuesta y a través de la aplicación de los instrumentos de calidad de vida y adherencia farmacológica. Las interacciones farmacológicas fueron determinadas mediante procedimiento y plataforma de la Food and Drug Administration (FDA) (24). La categorización de riesgo de uso de sustancias en el adulto mayor se determinó mediante los criterios de la Sociedad Americana de Geriatría (25). La escala de medición WHOQOL-BREF se aplicó en el primer contacto con el paciente y 4 semanas después del mismo. El test de Morisky-Green se realizó solo en el primer contacto.
ANÁLISIS ESTADÍSTICO
Los datos fueron sometidos a procedimientos bioestadísticos descriptivos, relacionales y predictivos para variables categóricas y numéricas. La plataforma utilizada para el análisis de datos fue Statistical Package for the Social Sciences (SPSS®) de la empresa IMB, versión 24. Se consideró estadísticamente significativo un valor p (α) <0,05. Los estadígrafos utilizados dentro del proceso analítico fueron X2 (Chi cuadrado) para variables categóricas nominales, T de student para variables numéricas con distribución normal y regresión logística. La prueba no paramétrica U de Mann-Whitney se utilizó para los procedimientos de asociación de variables ordinales.
El estadígrafo de Kolmogorov-Smirnov determinó la distribución normal (p≥0,05). El análisis de los datos obtenidos por el instrumento WHOQOL-BREF se llevó a cabo en función de procedimiento indicado por Urzúa y Espinosa (19). Se consideró como puntaje máximo para los 26 ítems 118 puntos (23 ítems con puntaje máximo de 5 y 3 ítems con puntaje máximo de 1). Los ítems 3, 4 y 26 se evalúan de manera inversa debido a las características de las preguntas: dolor físico, necesidad de tratamiento y sentimientos negativos (17).
RESULTADOS
Participaron 165 pacientes con edades comprendidas entre los 65 y los 96 años, oriundos de la ciudad de Manizales (Caldas – Colombia). La media de edad fue de 72.2 años. Pertenecían al área urbana 98.2%. Las mujeres ocuparon un 52.7% de la muestra. Frente el estrato socioeconómico la distribución evidenció: estrato 1, 25.5%; estrato 2, 13.3%; estrato 3, 34.5%; estrato 4, 20%; estrato 5, 4.8% y estrato 6, 1.8%. Respecto a la ocupación de los pacientes se encontró la siguiente distribución: oficios generales (49.7%), pensionados (34.5%), ninguno (14.5%) y titulación profesional y técnicos/tecnólogos (0.6% para cada uno). Las variables demográficas de interés se muestran en la tabla 3.
Tabla 3. Descripción de variables demográficas de interés.
| Variable | Frecuencia n (%) |
| Escolaridad
▪ Sin escolaridad ▪ Primaria ▪ Bachillerato ▪ Técnico, tecnólogo o universidad |
24 (14.5)
77 (46.7) 42 (25.5) 22 (13.3) |
| Afiliación al sistema de salud
▪ Contributivo ▪ Subsidiado |
88 (53.3)
77 (46.7) |
| Estado civil
▪ Casado ▪ Soltero ▪ Viudo ▪ Separado ▪ Unión libre |
52 (31.5)
51 (30.9) 38 (23.0) 22 (13.3) 2 (1.2) |
Cerca de la mitad de los pacientes convivían en residencias para ancianos (50.3%), el resto junto a sus familias o solos (24.4% cada uno). Las medidas de tendencia central para las variables numéricas consideradas en la investigación se muestran en la tabla 4.
Tabla 4. Medidas de tendencia central y de dispersión de variables numéricas. EEM: Error estándar de la media. DE: Desviación estándar.
| Variables | Media | EEM | Mediana | Moda | DE | Mín. | Máx. | IC al 95%
para la media | |
| Edad (años) | 72.22 | 0.59 | 70 | 65 | 7.58 | 65 | 96 | 71.1 | 73.4 |
| No. de patologías | 2.38 | 0.08 | 2 | 2 | 0.98 | 1 | 4 | ||
| No. de medicamentos | 3.78 | 0.08 | 4 | 3 | 1.00 | 2 | 7 | ||
| Número de RAM | 1.38 | 0.09 | 1 | 1 | 1.12 | 0 | 4 | ||
| Puntuación calidad de vida inicial | 92.8 | 1.08 | 93 | 93 | 13.86 | 50 | 124 | 90.71 | 94.97 |
| Puntuación calidad de vida final | 93.4 | 1.12 | 94 | 90 | 14.34 | 51 | 124 | 91.17 | 95.58 |
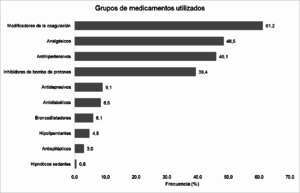
Las patologías encontradas fueron: hipertensión arterial (46.1%; n=76), diabetes mellitus tipo 2 (8.5%; n=14), EPOC (6.1%; n=10), hipotiroidismo (6.1%), dislipidemia (4.8%; n=8), cardiopatía isquémica (3%; n=5), hiperplasia prostática benigna (3%) y gastritis (2.4%; n=4). Se determinó el consumo de 84 diferentes tipos de fármacos asociados en 29 grupos farmacológicos. Las principales categorías utilizadas por los pacientes se presentan en el gráfico 1.
Gráfico 1. Principales categorías de intervenciones farmacológicas reportadas por los pacientes.
El resultado de la analítica de interacciones se presenta en la tabla 5.
Tabla 5. Matriz de interacciones farmacológicas según criterios de la FDA (24).
| Fármacos | Tipo de interacción | Nivel de
interacción |
Frecuencia
n (%) | |
| ASA | Desvenlafaxina | Farmacodinámica:
Aumento del riesgo de sangrado. |
Moderado | 1 (1.5) |
| Verapamilo | Atorvastatina Lovastatina | Farmacocinética:
Elevación de los niveles séricos de estatinas con riesgo de miopatía. |
Moderado | 2 (3.1) |
| Atorvastatina Lovastatina | Omeprazol Esomeprazol | Farmacocinética:
Elevación de los niveles séricos de estatinas con riesgo de miopatía. |
Moderado | 4 (6.1) |
| Atorvastatina | Carbamazepina | Farmacocinética:
Reducción de niveles de estatinas. |
Moderado | 1 (1.5) |
| Tamsulosina | Prazosina | Farmacodinámico:
Sinergismo de bloqueo alfa-1, riesgo Importante de ortostatismo. |
Severo | 1 (1.5) |
La caracterización de medicamentos potencialmente inapropiados y que fueron prescritos en los pacientes incluidos en la investigación, se muestra en la tabla 6.
Tabla 6. Frecuencia de uso de medicamentos potencialmente inapropiados en la investigación (25).
| Fármaco | Problema asociado | Frecuencia (n) | Porcentaje (%) |
| Inhibidores de bomba de protones | Uso superior a 8 semanas aumenta el riesgo de infección por Clostridium difficile y riesgo
de fracturas |
65 | 39.4 |
| Prazosina | Alto riesgo de hipotensión
ortostática |
8 | 12.3 |
| Amitriptilina | Sedación marcada, efecto anticolinérgico, hipotensión, retención urinaria, riesgo
importante de caídas. |
6 | 9.2 |
| Difenhidramina | Efecto anticolinérgico,
arritmias. |
2 | 3.1 |
| Ibuprofeno | Aumento de riesgo de sangrado
Digestivo. |
2 | 3.1 |
| Lorazepam | Delirium, elevado riesgo de
caídas. |
1 | 1.5 |
| Nitrofurantoína | Toxicidad pulmonar, hepatotoxicidad y neuropatía
periférica. |
1 | 1.5 |
| Amiodarona | Toxicidad pulmonar, corneana
y bradiarritmias. |
1 | 1.5 |
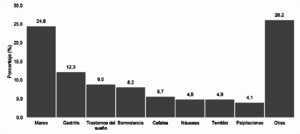
La prevalencia de reacciones alérgicas en la población evaluada fue del 11.5% (n=19); la principal alergia medicamentosa encontrada fue a penicilinas (4.2%), seguida de AINES (2.4%) y sulfonamidas (1.8%). Fueron fumadores activos el 20.6% de los participantes. La prevalencia de RAM fue del 73.9% (n=122). Las RAM reportadas se presentan en el gráfico 2.
Gráfico 2. Distribución de las categorías de RAM referidas por los pacientes.
La evaluación de la adherencia farmacoterapéutica mediante el test de Morisky-Green, estableció una adherencia del 68.5% (n=113) frente a los no adherentes de un 31.5% (n=52).
Se encontraron diferencias estadísticamente significativas (p<0,05) entre el nivel de escolaridad, la afiliación al sistema de salud, el estrato socioeconómico, la ocupación, el estado civil y los antecedentes sociales frente a la adherencia farmacoterapéutica (Tabla 7).
Tabla 7. Evaluación de las diferencias entre variables categóricas en el grupo general. *Estadísticamente significativo (p <0,05). † Estadígrafo no paramétrico U de Mann- Whitney.
| VARIABLES CATEGÓRICAS | Adherente
n (%) |
No adherente
n (%) |
Valor p | |
| Sexo | Hombre | 54 (47.8) | 24 (46.2) | 0.845 |
| Mujer | 59 (52.2) | 28 (53.8) | ||
| Escolaridad | Primaria | 54 (47.8) | 23 (44.2) | 0.001*† |
| Bachillerato | 27 (23.9) | 15 (28.8) | ||
| Afiliación al sistema de
salud |
Contributivo | 43 (38.1) | 45 (86.5) | 0.000* |
| Subsidiado | 70 (61.9) | 7 (13.5) | ||
| Estrato socioeconómico | Estrato 1 | 40 (35.4) | 2 (3.8) | 0.001*† |
| Estrato 3 | 34 (30.1) | 23 (44.2) | ||
| Estrato 4 | 21 (18.6) | 12 (23.1) | ||
| Ocupación | Oficios generales | 61 (54.0) | 21 (40.4) | 0.008* |
| Pensionado | 32 (28.3) | 25 (48.1) | ||
| Estado civil | Soltero | 42 (37.2) | 9 (17.3) | 0.000* |
| Viudo | 25 (22.1) | 13 (25.0) | ||
| Casado | 24 (21.2) | 28 (53.8) | ||
| Antecedentes sociales | Vive acompañado | 91 (80.5) | 33 (63.5) | 0.018* |
| Vive solo | 22 (19.5) | 19 (36.5) | ||
El análisis multivariado mediante el método de regresión logística con variable dependiente dicotómica (adherencia), mostró a la afiliación al sistema de salud como la variable predictora estadísticamente significativa (p=0,001). Por lo que se considera un riesgo para la no adherencia, pertenecer al régimen contributivo (Tabla 8).
Tabla 8. Evaluación multivariada por regresión logística de variables predictoras para la determinación de adherencia. *Estadísticamente significativo.
| Variables predictoras | p valor |
| Estrato socio-económico | 0.942 |
| Ocupación | 0.879 |
| Nivel educativo | 0.781 |
| Afiliación al sistema de salud | 0.001* |
| RAM | 0.088 |
| Antecedentes sociales | 0.955 |
De igual manera, la aplicación de la regresión logística para la predicción de RAM, consideró a la afiliación al sistema de salud como la variable de mayor relevancia (p=0.041) en el modelo (Tabla 9). Para este caso, pertenecer al régimen subsidiado predice la presentación de RAM.
Tabla 9. Análisis bivariado afiliación al sistema frente a presencia de RAM.
| VARIABLES CATEGÓRICAS | Sin RAM
n (%) |
Con RAM
n (%) |
P valor | |
| Afiliación al sistema de salud | Contributivo | 54 (47.8) | 24 (46.2) | 0.000 |
| Subsidiado | 59 (52.2) | 28 (53.8) | ||
No se encontró diferencia estadísticamente significativa entre la puntuación del cuestionario WHOQOL-BREF al inicio y al final del periodo de observación para todo el grupo (p=0.092; estadígrafo T de student para muestras relacionadas). El análisis de la puntuación del cuestionario de calidad de vida inicial y final por adherencia, evidenció diferencias estadísticamente significativas, presentándose una media mayor en la puntuación de los adherentes (Tabla 10).
Tabla 10. Comparación de puntajes inicial y final. * Estadísticamente significativo - estadígrafo T de student para muestras independientes.
| Media | Adherentes | No adherentes | P valor |
| Cuestionario WHOQOL-BREF inicial | 94.49 | 89.25 | 0.024* |
| Cuestionario WHOQOL-BREF final | 95.12 | 89.58 | 0.021* |
No se encontró diferencia significativa en la comparación por sexo (p=0.356) o por RAM (p=0.829).
DISCUSIÓN
Se registró una adherencia al tratamiento mayor a la reportada por los estudios de la OMS, donde las proporciones máximas reportadas se encontraban en 50% de adherencia (26). En otro estudio realizado en España, se observó que la adherencia disminuye conforme el paciente recibía más medicamentos. Sin embargo, cabe resaltar que las variables demográficas que fueron significativas en otros estudios, no fueron las mismas para el nuestro (17).
En nuestro estudio encontramos que la pertenencia al régimen subsidiado es una variable estadísticamente significativa como factor predictor para adherencia farmacoterapéutica en un 61.9%. En cuanto a la escolaridad, observamos que la adherencia era inversamente proporcional respecto al nivel educativo. Como era previsible, se encontró que la adherencia era mayor en pacientes que viven acompañados los cuales corresponden al 80.5%.
La calidad de vida del adulto mayor, fue evaluada por el cuestionario WHOQOL-BREF en diferentes estudios que incluye esta variable. Las dimensiones de salud, psicología y relaciones interpersonales puntúan en promedio porcentajes >60%. En nuestro estudio la evaluación de la calidad de vida en los pacientes polimedicados, consideramos que es necesario un lapso de tiempo mayor para evaluación de esta variable debido a que no se encontró diferencia significativa en los resultados observados cuando se realizaron las dos encuestas respectivas. Adicionalmente sería pertinente la realización de futuros estudios que evalúen otras variables determinantes en la adherencia a la terapia farmacológica y como estos modifican la calidad de vida para pacientes en hogares geriátricos, con el objetivo de implementar políticas públicas que impacten positivamente en usuarios polimedicados (18-26).
La mayoría de ellos convivían en asilo de ancianos en un 50.3%. Dentro de los hábitos de estilo de vida registrados en el trabajo de campo, encontramos que una considerable proporción de pacientes eran fumadores activos siendo el 20.6%.
El número de medicamentos que debían consumir durante el día varió entre uno y cinco, siendo común la formulación de tres o más fármacos. El medicamento de mayor consumo fue el losartan. En otros estudios encontramos que el promedio de consumo de medicamentos fue de 8 medicamentos. En un estudio realizado en Cuba se encontró que las reacciones adversas más comunes fueron relacionadas con alteraciones en la piel y anexos con un 23.1%, seguido por manifestaciones gastrointestinales (dispepsia y epigastralgia) en el 19.9%. A diferencia de lo que se encontró en nuestro estudio, en el cual se encontró que la RAM más significativa fue el síntoma de Mareo en un 18.2%, pero al igual que en el estudio anterior como segunda RAM más frecuente se encuentran las manifestaciones gástricas (dispepsia y epigastralgia) en un 9.1%.
También es de importancia resaltar que en esta misma investigación realizada en cuba obtuvieron resultados de enfermedades más comunes en los adultos mayores, con un predominio de antibacterianos en un 24.8 %, seguido de los antihipertensivos con 23.6 % y los antiinflamatorios y analgésicos no opioides en un 15.4 %. Al comparar encontramos una similitud en cuanto al uso de antihipertensivos. Al integrar los datos recolectados en el estudio se encontró como valor añadido la relación entre la adherencia y la calidad de vida de la población. El perfil de riesgo para el paciente no adherente es: ser mujer, con escolaridad primaria, afiliación al régimen contributivo, perteneciente al estrato 3 y pensionado.
Este trabajo resalta la importancia del estudio y manejo adecuado de los pacientes expuestos a polifarmacia e indica la necesidad en la creación de nuevas estrategias para favorecer la adherencia al tratamiento en adultos mayores que consumen múltiples medicamentos, así como también nos muestra una variante que no siempre es añadida en estudios médicos como lo es la calidad de vida y la repercusión que ésta tiene respecto a las terapias farmacológicas.
La investigación demostró logro evidenciar una asociación significativa entre el nivel de escolaridad y el estrato social sobre la adherencia a la terapia farmacológica establecida para los pacientes y como podrían estar relacionadas estas variables con la calidad de vida de nuestros pacientes con menores puntajes y no ser adherente a la terapia farmacológica.
CONCLUSIÓN
Existe una relación directa entre el número de fármacos administrados y el número de reacciones adversas identificadas en el adulto mayor. Las variables demográficas condicionan la adherencia: menor nivel educativo, el tipo de afiliación al régimen de asistencia de salud colombiano y el nivel socio-económico; variables que deben revisarse de manera cuidadosa en el momento de establecer pautas terapéuticas que incluyan fármacos, marco que condiciona a su vez la presentación de eventos adversos con impacto en salud pública.
REFERENCIAS
1. Puig Soler R, Perramon Colet M, Yahni CZ, Garcia Puig AM. Establecimiento de los conocimientos, actitudes y opiniones de la población sobre el uso racional de medicamentos. Aten Primaria. 2015;47(7):446–55.
2. Ramirez JAC, Hernandez JPPO, Medina DSM. Polifarmacia y prescripción de medicamentos potencialmente no apropiados en ancianos. Rev Médica Risaralda [Internet]. el 31 de diciembre de 2015 [citado el 10 de febrero de 2019];21(2). Disponible en: http://revistas.utp.edu.co/index.php/revistamedica/article/view/12451
3. García Orihuela M, Suárez Martínez R, Sánchez Momblánc ME. Comorbilidad, estado funcional y terapéutica farmacológica en pacientes geriátricos. Rev Cuba Med Gen Integral. diciembre de 2012;28(4):649–57.
4. Ponticelli C, Sala G, Glassock RJ. Drug management in the elderly adult with chronic kidney disease: a review for the primary care physician. Mayo Clin Proc. mayo de 2015;90(5):633–45.
5. Liukas A, Kuusniemi K, Aantaa R, Virolainen P, Niemi M, Neuvonen PJ, et al. Pharmacokinetics of Intravenous Paracetamol in Elderly Patients. Clin Pharmacokinet. el 1 de febrero de 2011;50(2):121–9.
6. Malet-Larrea A, Goyenechea E, García-Cárdenas V, Calvo B, Arteche JM, Aranegui P, et al. The impact of a medication review with follow-up service on hospital admissions in aged polypharmacy patients. Br J Clin Pharmacol. 2016;82(3):831–8.
7. Homero GE. Polifarmacia y morbilidad en adultos mayores. Rev Médica Clínica Las Condes. enero de 2012;23(1):31–5.
8. Castañeda-Sánchez O, Valenzuela-García B. Análisis de costos de la polifarmacia en ancianos. Aten Fam. el 1 de julio de 2015;22(3):72–6.
9. García Orihuela M, Abreu Valdez I, Ruíz Salvador AK, Espinosa Martínez J, Salinas González TM. Prescripción farmacológica en ancianos hipertensos hospitalizados. Rev Cuba Farm. diciembre de 2013;47(4):475–82.
10. Serra Urra M, Germán Meliz JL. Caracterización de adultos mayores con polifarmacia evaluados en la consulta de geriatría. Rev Cuba Med Mil. septiembre de 2014;43(3):285–92.
11. Serra Urra M, Germán Meliz JL. Polifarmacia en el adulto mayor. Rev Habanera Cienc Médicas. marzo de 2013;12(1):142–51.
12. Yıldırım AB, Kılınç AY. Polypharmacy and drug interactions in elderly patients. Turk Kardiyol Dernegi Arsivi Turk Kardiyol Derneginin Yayin Organidir. septiembre de 2017;45(Suppl 5):17–21.
13. Mastromarino V, Casenghi M, Testa M, Gabriele E, Coluccia R, Rubattu S, et al. Polypharmacy in heart failure patients. Curr Heart Fail Rep. junio de 2014;11(2):212–9.
14. Von Lueder TG, Atar D. Comorbidities and polypharmacy. Heart Fail Clin. abril de 2014;10(2):367–72.
15. Jia Hao L, Omar MS, Tohit N. Polypharmacy and Willingness to Deprescribe Among Elderly with Chronic Diseases. Int J Gerontol. el 1 de diciembre de 2018;12(4):340–3.
16. Castro-Rodríguez JA, Orozco-Hernández JP, Marín-Medina DS. Consumption and Drugs prescription potentially dangerous in elderly people. Rev Médica Risaralda. diciembre de 2015;21(2):52–7.
17. Cardona-Arias JA, Higuita-Gutiérrez LF. Aplicaciones de un instrumento diseñado por la OMS para la evaluación de la calidad de vida. Rev Cuba Salud Pública. junio de 2014;40(2):175–89.
18. Cardona-Arias JA, Álvarez-Mendieta MI, Pastrana-Restrepo S. Calidad de vida relacionada con la salud en adultos mayores de hogares geriátricos, Medellín, Colombia, 2012. Rev Cienc Salud [Internet]. 2014 [citado el 28 de noviembre de 2017];12(2). Disponible en: http://www.redalyc.org/resumen.oa?id=56231201002
19. Espinoza I, Osorio P, Torrejón MJ, Lucas-Carrasco R, Bunout D. Validación del cuestionario de calidad de vida (WHOQOL-BREF) en adultos mayores chilenos. Rev Médica Chile. mayo de 2011;139(5):579–86.
20. Cardona-Arias JA, Ospina-Franco LC, Eljadue-Alzamora AP. Validez discriminante, convergente/divergente, fiabilidad y consistencia interna, del WHOQOL-BREF y el MOSSF-36 en adultos sanos de un municipio colombiano. Rev Fac Nac Salud Pública. abril de 2015;33(1):50–7.
21. Flores Villavicencio ME, Troyo Sanromán R, Cruz Ávila M, González Pérez G, Muñoz de la Torre A. Evaluación Calidad de Vida Mediante el Whoqol-Bref en Adultos Mayores que Viven en Edificios Multifamiliares en Guadalajara, Jalisco. Rev Argent Clínica Psicológica [Internet]. 2013 [citado el 10 de febrero de 2019];XXII(2). Disponible en: http://www.redalyc.org/resumen.oa?id=281931436010
22. Benítez-Borrego S, Mancho-Fora N, Farràs-Permanyer L, Urzúa-Morales A, Guàrdia-Olmos J. Differential Item Functioning of WHOQOL-BREF in nine Iberoamerican countries. Rev Iberoam Psicol Salud. el 1 de julio de 2016;7(2):51–9.
23. Sáez de la Fuente J, Granja Berná V, Lechuga Vázquez P, Otero Perpiña B, Herreros de Tejada López-Coterilla A, Medina Asensio J. Eficacia de la información al alta en la adherencia del paciente polimedicado. Farm Hosp. el 1 de mayo de 2011;35(3):128–34.
24. Food and Drug Administration, IBM Watson Micromedex, Cerner Multum, Wolters Kluwer. Drug Interactions Checker - For Drugs, Food and Alcohol [Internet]. Drugs.com. 2019 [citado el 1 de enero de 2019]. Disponible en: https://www.drugs.com/drug_interactions.html
25. American Geriatrics Society 2015 Beers Criteria Update Expert Panel. American Geriatrics Society 2015 Updated Beers Criteria for Potentially Inappropriate Medication Use in Older Adults. J Am Geriatr Soc. 2015;63(11):2227–46.
26. Robles Alejandro Rene (1), Hernández-Martínez Eva Kerena (2). Calidad de vida y polifarmacia del adulto mayor integrante del programa “adultos mayores empacadores”. Nure Inv. 14 (91).
Agradecimientos
Los investigadores agradecen la colaboración de la Universidad de Manizales para el desarrollo de la investigación
Document information
Published on 23/09/19
Submitted on 20/09/19
Licence: CC BY-NC-SA license
Share this document
Keywords
claim authorship
Are you one of the authors of this document?